ごあいさつ
相澤東病院に対し、2016年の創設以来様々なご支援と御協力を頂いた関係各位に心から感謝申し上げます。
入院部門において地域包括ケア病棟のみを有する相澤東病院は、安心して暮らしつづけることのできる地域コミュニティを創るための医療分野での貢献を目的として、地域の医療機関、介護福祉施設、在宅医療サービス提供者、行政などとの連携を強化して入院医療、外来医療、在宅医療、様々な地域活動等を行ってまいりました。
慈泉会は、地域コミュニティと密接な関係を築きコミュニティの安心を担保するための包括的医療を実践する病院を地域型病院(仮称)、その中でも在宅医療を実施する病院を地域密着型病院(仮称)と考えていますが、相澤東病院は地域密着型病院として機能を発揮するためにビジョンを策定しこれまで歩みを進めてまいりました。ビジョン達成は道半ばであり、これからも努力を重ねていかなければならないと思っております。
地方においては少子高齢化人口減少がすすみ、コミュニティが徐々に崩壊しつつあります。そのような社会変化の中で、相澤東病院は相澤病院、地域在宅医療支援センター、健康センター、相澤健康スポーツ医科学センター等との情報共有と協働を充実させ、地域と地域にお住まいの皆様に充実したヘルスケア総合サービスを提供したいと考えています。
相澤東病院は、今後も地域の皆様の声を伺いながら、大胆かつ果敢にモデルなき地域密着型病院の「あるべき姿」に向かって挑戦して参りますので宜しくお願いします。

社会医療法人財団 慈泉会 理事長
相澤病院 最高経営責任者
相澤 孝夫
相澤東病院について
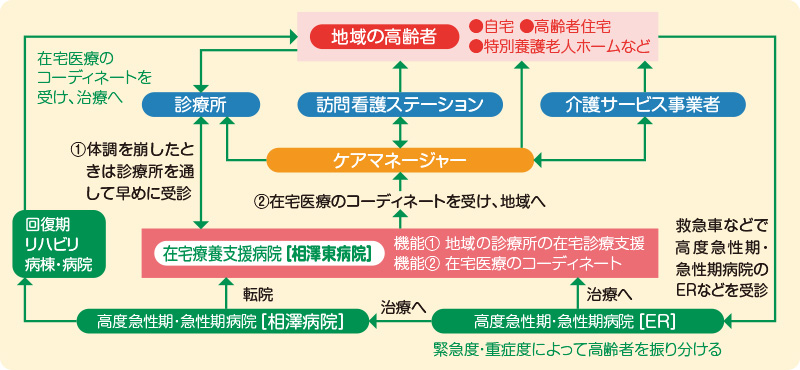
相澤東病院の役割は、急性期治療のための入院により低下してしまった生活機能や嚥下機能を、全身管理下で安全に集中的なリハビリテーションを行うことにより、早期自宅退院を目指すとともに在宅療養生活を支援することと考えます。
また、在宅療養支援病院として、在宅療養患者さんが、できる限り長く、その人らしい生活を安心して過ごせるよう、かかりつけ医の先生方、訪問看護ステーションなどとも緊密な連携を図り、患者さんやご家族の求めに応じて、緊急時24時間対応しております。
これらを実現するため、スタッフ一同誠心誠意努力していく所存ではございますが、引き続き皆様方のご指導ご鞭撻を賜りますことを心よりお願い申し上げます。
2024年2月6日

社会医療法人財団 慈泉会
相澤東病院 院長
宮田 和信
当院について
病院概要
更新日:2026/04/01
| 名 称 | 相澤東病院 |
|---|---|
| 施設基準 | 在宅療養支援病院、地域包括ケア病棟 |
| 病床数 | 54床 |
| 診療科目 | 内科、脳神経内科、消化器内科、リハビリテーション科、形成外科、乳腺外科 |
| 開院日 | 平成28年2月1日 |
| 開設者 | 社会医療法人財団 慈泉会 理事長 相澤孝夫 |
| 病院長 | 宮田 和信 |
| 事務長 | 草間 昭俊 |
| 看護部長 | 常田 由賀利 |
| 医師 | 3名(※非常勤医師は除く) |
| 看護師 | 39名 |
|---|---|
| 准看護師 | 1名 |
| 看護アシスタント | 1名 |
| 薬剤師 | 3名 |
| 理学療法士 | 6名 |
| 作業療法士 | 4名 |
| 言語聴覚士 | 3名 |
| 社会福祉士 | 2名 |
| 管理栄養士 | 2名 |
| 介護福祉士 | 14名 |
| 事務職員 | 8名 |
当院は在宅療養支援病院です
患者さんが住み慣れた地域で安心して療養生活を送れるよう、以下の体制を整えています。
(在宅療養支援病院 施設基準に基づいた体制)
- 24時間体制で、患者さん・ご家族から連絡を受ける体制を確保しています。
- 必要に応じて緊急往診を行います。また、患者さんの状態によっては、相澤病院救命救急センターの受診をご案内・調整します。
- ただちに入院できるように体制を整えています。
- 連携する医療機関等へ情報提供を行っています。
- 相澤地域在宅支援センター等の連携により、24時間訪問看護の提供が可能です。
- 管理栄養士がご自宅に赴き、訪問栄養食事指導を行う体制を整えています。
- 年1回以上、在宅での看取り数を厚生労働省へ報告しています。
- 適切な意思決定支援に関する指針を定めて支援しています。
●介護保険施設等の協力医療機関として連携しています
- 社会福祉法人 介護老人保健施設 ハーモニー 様
- 社会福祉法人 介護老人福祉施設 ハーモニー沢村 様
- 医療法人社団英駿会 介護老人保健施設 びおら 様
- 医療法人社団英駿会 介護療養型老人保健施設 びおら 様
- 医療法人社団 青雲会 介護老人保健施設 寿の里 様
- 社会福祉法人 恵清会 特別養護老人ホーム 真寿園 様
- 社会福祉法人国際保健支援会 介護老人保健施設 つかまの里 様
- 医療法人 心泉会 介護老人保健施設 ローズガーデン 様
- 社会福祉法人 心泉会 特別養護老人ホーム ローズガーデン 様
- 介護老人保健施設 にしじょう 様
- 複合福祉施設 セントラル・ビオス 様
- 株式会社あい愛 様
- 介護付有料老人ホームあい愛塩尻 様
- 認知症高齢者グループホームあい愛塩尻 様
- 社会福祉法人サン・ビジョン 様
- 特別養護老人ホーム グレイスフル塩尻 様
- ユニット型特別養護老人ホーム グレイスフル塩尻 様
- グループホーム グレイスフル塩尻 様
認定・指定
-
施設基準(診療報酬)に関わる患者さんへのお知らせ●医療情報取得加算
- 当院はオンライン資格確認を行う体制を有しております。
- 受診歴、医療機関から処方された薬剤情報、特定健診情報、その他必要な診療情報を取得し活用して診療を行います。
- 正確な情報を取得・活用をするために、マイナ保険証の利用にご協力お願いいたします。
- 国が定めた診療報酬算定要件に従い、診療報酬点数を算定いたします。
初診時:医療情報取得加算 1点 / 再診時(3月に1回に限り算定):医療情報取得加算 1点
●一般名処方加算- 後発医薬品(ジェネリック医薬品)があるお薬については、説明のうえ、一般名(有効成分の名称)で処方する場合があります。
- 後発医薬品の使用促進にご理解・ご協力をお願いします。詳しくはこちら
●医療DX推進体制整備加算1・在宅医療DX情報活用加算1- 当院は医療DX推進して質の高い医療サービスの提供ができるように体制整備を行っております。(医療DXに関する情報はこちら:厚労省サイトリンク)
- オンライン資格確認システム等により取得した医療情報は、診察室で閲覧・活用して診療を行います。
- 在宅医療においてもオンライン資格確認を利用して取得した医療情報を閲覧・活用して診療を行います。
- 電子処方箋を発行する体制が整備されております。(電子処方箋に関する詳しい情報はこちら:厚労省サイトリンク)
- 電子カルテ情報共有サービス(他の医療機関における診療情報を共有することでより質が高く、より安全な診療を行うことができます)の活用できる体制については厚生労働省による当該サービスの対応待ちです。
- マイナンバーカードの保険証(マイナ保険証)の利用について、お声掛け、院内各所にポスター掲示を行っております。詳しくは当院スタッフへお尋ねください。
●情報通信機器を用いた診療(オンライン診療)- 厚生労働省の「オンライン診療の適切な実施に関する指針」に基づいて実施しております。
- 当院では初診の患者さんへのオンライン診療はおこなっておりません。また、オンライン診療にて向精神薬の処方はおこなっておりません。
●生活習慣病管理料(Ⅱ)- 患者さんの状態に応じて、28日以上の長期の投薬をおこなうこと、又はリフィル処方箋を交付することが可能です。
- 国が指定する「生活習慣病療養計画書」を作成することで、患者さんと達成目標を共有して、より良い治療につなげてまいります。また生活習慣病療養計画書の作成にあたり、医師から説明後、患者さんの署名が必要となりますのでご理解とご協力をお願い致します。
●機能強化加算
当院は「かかりつけ医」として、必要に応じて次のような取り組みをおこなっております。- 他の医療機関の受診状況および処方されたお薬の内容を把握したうえで診療・服薬管理をおこないます。(当院は医療DXを活用して正確かつ安全に医療情報を取得し閲覧・活用できる体制が整っております。)
- 健康診断の結果に関する相談等、健康管理に関するご相談に応じます。
- 必要に応じて専門の医師・医療機関をご紹介します。
- 介護・保健・福祉サービスに関するご相談に応じます。
- 夜間・休日の問い合わせへの対応をおこなっております。
●個別の診療報酬の算定項目のわかる明細書発行- 領収書発行の際に、個別の診療報酬の算定項目がわかる明細書を無償で発行しております。
- 発行を希望されない場合は、会計窓口にてその旨をお伝えください。
担当医師

消化器内科相澤東病院 院長宮田 和信
- 昭和58年 群馬大学医学部
- 日本消化器内視鏡学会専門医
- 日本消化器病学会専門医
- 日本内科学会認定内科医
- 日本病院会認定 病院総合医
- 長野県病院マネジメント学会 会長
すべては患者さんの利益のために
急性期治療を終えた、患者さん・ご家族が安心して生活できるよう、相澤東病院スタッフ一同取り組んでいます。「退院時カンファレンス」では、かかりつけの先生にもご参加頂き、ご指導頂くことも多々あるかと思いますので、何卒宜しくお願い申し上げます。


形成外科相澤東病院 診療部 医長柳田 卓也
- 平成12年 信州大学医学部
- 日本形成外科学会形成外科専門医
分かりやすい説明と迅速な対応を心がけております
相澤病院形成外科と連携しながら、月、火、水、金曜の午前・午後で外来診療を行っております。診療内容は挫創、擦過傷、熱傷などの外傷の他、皮膚腫瘍の外来切除、膿瘍の皮膚切開、陥入爪のフェノール法などです。褥瘡の訪問診療も行います。


内科相澤東病院 診療部 医長片岡 祐
- 平成22年 大阪大学医学部
- 日本専門医機構認定内科専門医
- 日本内科学会認定内科医
- 日本プライマリ・ケア連合学会認定医指導医
全人的医療をモットーに
基幹病院の総合内科医として勤務した後、直近3年間は国保診療所で勤務していました。家庭医療の考え方をもとに、ひとりひとりに寄り沿った「全人的医療」を提供することを心がけております。一般内科診療だけでなく、様々な病気をお持ちの方(多疾患併存=multimorbidity)、ご高齢で要介護状態など生活面のサポートが必要な方など、幅広くご相談いただけたらと思います。
外来診療日
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 |
|---|---|---|---|---|---|---|---|
| 9:00〜13:00 | ● | ● | ● | ● | ● | − | − |
| 14:00〜17:00 | ● | ● | ● | ● | ● | − | − |
【診療受付時間】 8:30〜11:30/13:30〜15:30
【外来休診】 土曜日、日曜日、祝日
医療費のお支払いについて
1階総合案内横の自動精算機または会計窓口にてお支払いください。
【会計窓口ご利用時間】平日 9:00~17:00
救急外来のご案内
●診療について
- ・急に具合が悪くなられた患者について診療します。
- ・詳しい検査や十分な処置等専門的治療が必要な場合は相澤病院など専門的治療の対応が出来る医療機関へご紹介させていただきます。
※まず電話連絡してからお越しください。ただし、電話での順番予約はできませんので、ご承知おきください。
機能強化加算について
当院では、地域における「かかりつけ医機能」として、健康診断の結果等の健康管理にかかる相談、保健・福祉サービスに関する相談、他医療機関の処方医薬品を含めた服薬管理、夜間・休日のお問い合わせへの対応および、必要に応じた専門医や専門医療機関への紹介を行っております。
お困りごとがございましたら、1階受付、またはお電話にてお尋ねください。
TEL 0263-33-2500
相澤東病院のミッション・ビジョン
-
相澤東病院ミッション私たちは在宅療養の安全・安心を確保すべく、急性期医療と在宅医療の架け橋となることを使命と考えております。
●相澤東病院は、急性期治療のための入院により低下してしまった生活機能や嚥下機能を、全身管理下で安全で集中的なリハビリテーションを行うことにより、早期自宅退院を目指すとともに在宅療養生活の質の向上を図って参ります。
●在宅療養患者が、できる限り長くその人らしい生活を安心して過ごせるよう、かかりつけ医・訪問看護ステーションなどとも緊密な連携を図り、比較的軽症の急性期医療を展開すると共に24時間体制で患者・家族を支援して参ります。
●これらを実現するため、慈泉会の内部連携を密にし、スタッフ一同一丸となりチーム医療に邁進して参ります。
-
相澤東病院ビジョン
●地域型病院(在宅療養支援病院)として、相澤病院に入院するほどでない急性期患者に入院医療を提供する。また、相澤病院からの下り搬送・介護老人施設からの救急搬送に対応するとともに、在宅療養患者の病状急変時の緊急避難的入院や介護者のためのレスパイト入院も受け入れる。
●相澤病院での急性期医療により病状は安定したが、生活機能障害の増悪や嚥下機能が低下した患者を迅速に受け入れ、入院時より多職種で全身管理下での集中的リハビリテーション・栄養管理・服薬指導などを行うことで生活機能改善を図り、早期退院及び在宅療養生活の質の向上を図る。
●相澤病院での特殊な治療や検査が必要ない患者や診療の継続が必要な慢性疾患患者をかかりつけ医機能を十分発揮し外来診療を行う。
●特定健診・高齢者健診・企業健診を積極的に行うとともに健康センターでの人間ドックで軽微な異常を認めた患者を含め、当院やかかりつけ医での診療が可能な患者はかかりつけ医と協働し継続的な外来診療を行うが、さらなる精査・治療が必要な場合は相澤病院に紹介する。
●相澤地域在宅医療支援センターとの緊密な連携を図り、当院退院前より退院直後の在宅療養生活での質の低下を防ぐためにカンファレンスを共同開催して情報を共有し、退院後は一定期間当院より訪問看護・リハビリ・栄養指導・服薬指導などを行い、それ以降は相澤地域在宅医療支援センターに引き継いで在宅療養患者の生活の質を担保する。
●地域での在宅医療推進のためかかりつけ医・訪問看護ステーション・居宅介護事業所等と連携し、24時間対応できる往診及び訪問診療・訪問看護体制を構築する。
●相澤地域在宅医療支援センター・地域包括支援センター及びかかりつけ医・介護保健施設などの社会資源と緊密な連携によりフレイル予防・健康増進など医療と介護の連携を図り、地域包括ケアシステム構築の中心的役割を担う。
●職員一人一人が在宅療養支援に関わる専門職としての自覚と責任を持ち慈泉会内部での連携を強固なものとし、多職種が積極的に協働するチーム医療を基盤に、医療Dx・病院Dxを大いに活用し効率的に在宅療養患者に良質な医療を提供すると共に家族の介護負担を軽減する。
患者さんの権利と義務
私たちは、医療が患者さんと医療者の信頼関係の上に成り立つものであると考えています。この実現には、医療者が患者さん一人ひとりの尊厳と権利を尊重し、患者さんの医療への主体的な参加を支援することが重要です。また、医療は協働作業でもあり、患者さんとして果たしていただきたい責任(義務)を明確にすることが、より良い医療の実践につながるものと考えています。このような考えのもと、「患者さんの権利と義務」に対する皆さまのご理解とご協力をお願いします。
-
患者さんの権利
●公平な医療を受ける権利
患者さんは、どのような病気であろうと、また年齢、性別、人種、支払能力などに関わらず公平で差別のない医療を受ける権利があります。●尊厳が保たれる権利
患者さんは、人間としての尊厳や価値観、信念、宗教などに配慮された医療を受ける権利があります。●安全な医療を受ける権利
患者さんは、医療事故や院内感染の発生防止及び、院内の保安管理など安全に配慮された医療を受ける権利があります。●十分な説明を受ける権利
患者さんは、ご自身の医療について、その目的・方法・内容・危険性・予後・病状・経過などについて患者さんに合った方法で分かり易くて十分な説明を受ける権利があります。●自己決定の権利
患者さんは、医療者からの説明を受け納得した上で、ご自身が医療を受ける権利、あるいは拒否する権利があります。●他の医師等の意見を聞く権利
患者さんは、ご自身が受けている医療について他の医師等の意見を聞く権利があります。●情報を知る権利
患者さんは、ご自身が受けている医療及び、医療費について知る権利があります。●プライバシーが守られる権利
患者さんは、ご自身に関する個人の情報やプライバシーが守られる権利があります。●意見や考えを述べる権利
患者さんは、当院で受ける医療の全ての側面についてご意見や不服、又は敬意を表す権利があります。●不快が和らげられる権利
患者さんは、ご自身が持つ不快や痛みに対して適切な評価及び、その治療等を受ける権利があります。
-
患者さんの義務
●正確な情報提供を行う義務
患者さんは、安全で効果的な治療や検査を受けるため主訴、現病歴、既往歴、入院歴、手術歴、内服状況、疼痛、アレルギー及び、他の健康問題について正確な情報を医療者に伝える義務があります。●医療者とのコミュニケーションへの協力義務
患者さんは、ご自身が受ける医療に関して不明な点や不安がある場合には自ら質問をすることや自己の気持ち・考えを伝えること、又は必要に応じてカンファレンス等に参加する義務があります。●治療に関わる指示やアドバイスを遵守する義務
治療効果を最大とするため、医療者からの説明に基づいて同意された治療計画等を遵守する義務があります。よって、医療者の指示やアドバイス又は治療計画等に従わず生じた結果についての責任はご自身にあります。●他の患者さんへ配慮する義務
他の患者さんのプライバシーや個人情報及び、権利を尊重する義務があります。また、他の患者さんに迷惑を掛けないために当院で定めたルール等を守る義務があります。●迷惑行為等を行わない義務
他の患者さんや見舞客及び、職員等に対していやがらせ、暴言、セクハラ等の反社会的行為などを行ってはなりません。なお、迷惑行為と認めた場合には法的責任が問われる場合があります。●医療費の支払義務
当院で受けた医療に基づき請求された医療費について、必ず外来受診当日又は退院日、若しくは当院が指定する期日までに支払う義務があります。
患者さんや職員の安全を確保して、診療を円滑に行うため、ご理解ご協力のほど宜しくお願い致します。
1. 他の患者さんや職員にセクシャルハラスメントや暴力行為があった場合、又はその恐れがある場合
2. 大声、暴言又は脅迫的な言動により、他の患者さんや職員を威圧し、診療を妨げた場合
3. 解決しがたい要求を繰り返し行い、病院の業務を妨げた場合
4. 建物・設備・備品などを故意に破損した場合
5. 危険な物品を院内に持ち込んだ場合
これらの迷惑行為があった場合、警察に通報する場合があります。
身体拘束最小化のための指針
-
1.身体的拘束最小化に関する基本的な考え方身体的拘束は、患者の可動性を制限することで尊厳ある生活を阻むものである。当院では患者の尊厳を尊重し、拘束を安易に正当化することなく職員一人ひとりが拘束による身体的・精神的弊害を理解し、拘束廃止に向けた意識を持ち、緊急やむを得ない場合を除き 原則として実施しない医療・看護の提供に努める 。2.基本指針(1)身体拘束の原則禁止
当院のミッション・ビジョンに基づき人間としての尊厳を大切にする医療を実践するために患者または他の患者等の生命または身体を保護するために緊急やむを得ない場合を除き、身体的拘束の実施を原則として禁止する 。
3要件(切迫性・非代替性・一時性 )の全てに該当すると医師・看護師のカンファレンスにおいて判断された場合、本人・ご家族への説明・確認を得て拘束を実施する場合もあるが、その場合も患者の態様や看護の見直し等により、拘束の解除に向けて取り組むこととする 。(2)身体的拘束の定義当院における身体拘束とは、医療的な配慮がなされた抑制具により、体幹・四肢の一部あるいは全部の可動性を制限することをいう。
①拘束具とは、リムホルダー、ミトン型手袋、フルサポートキーパー(Y字型拘束帯)、腰ベルト、介護衣(つなぎ服)をいう。
②行動抑制とは、離床センサー(離床センサー付きベッドを含む)、4点柵をいい、本指針からは除外する。(3)緊急やむを得ず身体的拘束を行う要件患者または他の患者等の生命または身体を保護するための措置として、緊急やむを得ず身体的拘束を行う場合は、次の3要件をすべて満たした場合に限り、必要最低限の身体的拘束を行うことができる。
①切迫性 :患者本人または他の患者の生命または身体が危険にさらされている可能性が著しく高いこと
②非代替性:身体的拘束を行う以外に切迫性を除く方法がないこと
③一時性 :身体的拘束が必要最低限の期間であること
※上記3要件については医師・看護師を含む多職種で検討し、医師が指示し、患者・家族等への説明と同意を得て行うことを原則とする。(4)緊急やむを得ず身体的拘束を行う場合の対応身体的拘束を行う場合は、当院の「身体的拘束管理規定」に準ずる。
①緊急やむを得ず身体的拘束をせざるを得ない状態であるかどうかを、医師と看護師を含む多職種によるカンファレンスで検討する。必要と認めた場合、医師は身体的拘束の指示をする。
②医師は同意書を作成し、事前に患者・家族等に説明して身体的拘束開始の同意を得る。ただし、直ちに身体的拘束が要する切迫した状況で、事前に同意を得ることが困難な場合は、身体的拘束開始後直ちに家族等に説明して同意を得る。
③患者・家族等の同意を得られない場合は、身体的拘束をしないことで起こり得る不利益や危険性を説明し、診療録に記載する。
④身体的拘束中は身体的拘束の態様および時間、その際の患者の心身の状態並びに緊急やむを得ない理由を記録する。
⑤身体的拘束中は毎日、身体的拘束の早期解除に向けて、カンファレンスを実施する。カンファレンスでは、やむを得ず身体的拘束を行う3要件を踏まえ、継続の必要性を評価する。(5)身体拘束等禁止の対象とはしない具体的な行為当院では肢体不自由や体幹機能障害があり残存機能を活かすことができるよう、安定した体位を保持するための工夫として実施する行為については、身体拘束等禁止の行為の対象とはしない。
①整形外科疾患の治療であるシーネ固定等
②身体拘束等をせずに患者を転倒や離院などのリスクから守る事故防止対策
・離床センサー
・起き上がりセンサー(6)日常ケアにおける基本方針身体拘束を行う必要性を感じさせないために、日常的に以下のことに取り組む。
①患者主体の行動、尊厳を尊重する。
②言葉や応対などで患者の精神的な自由を妨げない。
③患者の想いをくみとり、患者の意向に添った支援を行い、多職種協働で丁寧な対応に努める。
④身体拘束を誘発する原因の特定と除去に努める。
⑤薬物療法、非薬物療法による認知症ケアやせん妄予防により、患者の危険行動を予防する。(7)向精神薬等薬剤使用上のルール薬剤による行動制限は身体拘束には該当しないが、患者・家族等に説明を行い、同意を得て使用する。
①不眠時や不穏時の薬剤指示については、医師・看護師、必要時には薬剤師と協議し、対応する。
②行動を落ち着かせるために向精神薬等を使用する場合は、医師・看護師等で協議を行い、患者に不利益が生じない量を使用する。また、薬剤の必要性と効果を評価し、必要な深度を超えないよう適正量の薬剤使用を検討する。3.身体的拘束最小化に取り組む姿勢(1)患者等が問題行動に至った経緯をアセスメントし、問題行動の背景を理解する。
(2)身体的拘束をすぐに行う必要性があるかを複数名で評価し、身体的拘束をしなくてもよい対応を検討する。
(3)多職種によるカンファレンスを実施し、身体的拘束の必要性や患者に適した用具であるか等を評価する。
(4)身体的拘束は一時的に行うものであり、日々アセスメントを行い、身体的拘束解除に向けて取り組む。
(5)身体的拘束を行う必要性を生じさせないために、日常的に以下のことに取り組む。
1)患者主体の行動、尊厳を尊重する。
2)言葉や応対などで、患者等の精神的な自由を妨げない。
3)患者の思いをくみとり、患者の意向に沿った医療・ケアを提供し、多職種協働で患者に応じた丁寧な対応に努める。
4)身体的拘束を誘発する原因の特定と除去に努める。
5)薬物療法、非薬物療法による認知症ケアやせん妄予防により、患者の危険行動を予防する。(6)身体的拘束には該当しない患者の身体または衣服に触れない用具であっても、患者の自由な行動を制限することを意図とした使用は最小限とする。
(7)薬剤による行動の制限は身体的拘束には該当しないが、患者・家族等に説明を行い、同意を得て使用する。生命維持装置装着中や検査時等、薬剤による鎮静を行う場合は鎮静薬の必要性と効果を評価し、必要な深度を超えないよう、適正量の薬剤使用をする。
(8)医師はカンファレンスの内容を踏まえて身体的拘束の継続または解除の有無を指示する。
(9)身体的拘束を継続する必要がなくなった場合は、速やかに身体的拘束を解除する。
4.身体的拘束最小化のための体制(1)院内に身体的拘束最小化対策に係る身体的拘束最小化チーム(以下、「チーム」という。)を設置する。
1)チームの構成
医師、看護師、薬剤師、リハビリセラピスト、管理栄養士、介護福祉士をもって構成する。
2)チームの活動
①相澤東病院身体的拘束最小化チームは、認知症ケアカンファレンスメンバーと連携し、以下をおこなう。
②身体的拘束実施状況の把握と、全職員への提示
③相澤東病院身体的拘束管理規程で定められた指針や手順等を、全職員が理解し実践するための活動
④身体的拘束実施事例の最小化に向けた医療・ケアを検討する。
⑤定期的に本指針・マニュアルを見直し、職員へ周知して活用する。5.身体的拘束最小化のための職員研修1)研修内容は、支援に関わる全ての職員に対して実施、身体的拘束最小化と人権を尊重したケアの施行を図る。
2)職員研修は原則年1回、及び職員採用時に実施する。
3)その他、必要な教育・研修の実施および実施内容の記録をする。
6.おわりに患者が身体的拘束を行わざるを得ない状態である要因によっては、患者の病状および全身状態の安定を図ることが、安全な身体的拘束の実施、早期解除につながる。各職種は、身体的拘束における各々の役割を意識して患者の医療・ケアを提供する。
人生の最終段階における意思決定支援に関する指針
-
Ⅰ.基本方針
当院では、人生の最終段階を迎える患者さまが、その人らしい最期を迎えられるよう、厚生労働省の「人生の最終段階における医療・ケアの決定プロセスに関するガイドライン」等の内容を踏まえ、人生の最終段階における医療・ケアについて、専門多職種による医療・介護従事者から構成される医療チームにより、患者さま・ご家族等に対し適切な説明と話し合いのもと、患者さまの意思決定を尊重した医療・ケアの提供に努めます。
Ⅱ.人生の最終段階における医療・ケアの在り方1.医師等の医療従事者から適切な情報の提供と説明がなされ、それに基づいて医療・ケアを受ける患者さまが医療チームと十分な話し合いを行い、患者さまによる意思決定を基本としたうえで、人生の最終段階における医療・ケアを進めていきます。
2.患者さまの意思は変化しうるものであることを踏まえ、患者さまの意思をその都度尊重できるような支援が医療チームにより行われ、患者さま・ご家族等との話し合いを繰り返し行いながら決定していきます。
3.患者さまが自らの意思を伝えられない状態になる可能性があることから、ご家族等の信頼できる方も含めて、患者さまとの話し合いを繰り返し行い、また、この話し合いに先立ち、患者さまのご家族等には患者さまの意思を推定する者としての役割を担っていただくことも重要となります。
4.人生の最終段階における医療・ケアについて、医療・ケア行為の開始・不開始、医療・ケア内容の変更、医療・ケア行為の中止等、医療チームによって医学的妥当性と適切性を基に慎重に判断していきます。
5.医療チームにより可能な限り不快な症状を十分に緩和し、患者さま・ご家族等の精神的・社会的な援助も含めた総合的な医療・ケアを行っていきます。
6.生命を短縮させる意図をもつ積極的安楽死は、本指針の対象とはいたしません。
Ⅲ.人生の最終段階における医療・ケアの方針決定1.患者さまの意思が確認できる場合・患者さまによる意思決定を基本とし、ご家族等(もしくは主たる介護者)の関与も得ながら、厚生労働省の「人生の最終段階における医療・ケアの決定プロセスにおけるガイドライン」を参考に、医療チームが協力し、医療・ケアの方針を決定していきます。
・時間の経過、心身の状態変化、医学的評価の変更、患者さまやご家族を取り巻く環境の変化等により、意思は変化することがあるため、医療チームは、患者さまの意思をその都度尊重し、相談することができるように支援します。
・患者さまが自らの意思を伝えることができなくなる可能性もあるため、その時の対応についても予めご家族等も含めて話し合いを行っていきます。
このプロセスにおいて話し合った内容は、その都度、診療録にわかりやすく記録いたします。2.患者さまの意思の確認ができない場合・ご家族等が患者さまの意思を推定できる場合には、その推定意思を尊重し、患者さまにとっての最善である医療・ケアの方針を医療チームとともに慎重に検討のうえ決定していきます。また、心身の状態の変化、医学的評価の変更等に応じて、このプロセスを繰り返していきます。
・ご家族等が患者さまの意思を推定できない場合には、患者さまにとって何が最善であるかについて、ご家族等と医療チームにより十分に話し合い、患者さまにとっての最善の方針をとっていきます。また、時間の経過、心身の状態の変化、医学的評価の変更等に応じ、このプロセスを繰り返し行っていきます。
・ご家族等がいない場合、またはご家族等が判断を医療チームに委ねる場合は、患者さまにとっての最善と思われる医療・ケアの方針を医療チームが慎重に検討し決定していきます。
このプロセスにおいて話し合った内容は、その都度、診療録にわかりやすく記録いたします。3.障がいにより自らの意思決定が困難な患者(利用者)さまの場合障がいにより、自らが意思決定をすることが困難な場合は、厚生労働省の作成した「障害福祉サービス等の提供に係る意思決定支援ガイドライン」を参考に、できる限り患者(利用者)さまの意思を尊重し、医療チームの支援をもとにご家族、関係者と話し合い、最善と思われる意思を反映した決定に努めます。
4.認知症等で自らの意思決定が困難な患者さまの場合認知症等で、自らが意思決定をすることが困難な場合は、厚生労働省の作成した「認知症の人の日常生活・社会生活における意思決定ガイドライン」を参考に、で きる限り患者さまの意思を尊重し、医療チームの支援をもとにご家族、関係者と話し合い、最善と思われる意思を反映した決定に努めます。
5.身寄りがなく意志決定が困難な患者さまの場合身寄りが無い患者さまにおける医療・ケアの方針についての決定プロセスは、患者さまの資力の有無、信頼できる関係者の有無によって状況が異なるため、介護・福祉サービスや行政の関わり等を踏まえ、患者さまの意思を尊重しつつ厚生労働省の「身寄りがない人の入院及び医療に係る意思決定が困難な人への支援に関するガイドライン」を参考に、その決定を支援していきます。
Ⅳ.方針決定に際し・医療チームの中で心身の状態等により医療・ケアの内容の決定が困難な場合
・患者さまと医療チームとの話し合いの中で、妥当で適切な医療・ケアの内容に合意が得られない場合
・ご家族等の中で意見がまとまらない場合や、医療チームとの話し合いの中で妥当で適切な医療・ケアの内容について合意が得られない場合
上記については、医療チームの申し入れにより当院の倫理委員会でその方針を審議いたします。令和8年1月1日作成
相澤東病院の役割と機能
重要事項説明書・契約書
サービスの利用契約時に必要な書類を掲載しています。ご不明がございましたら、お気軽にお問い合わせください。
訪問看護
居宅療養管理指導(管理栄養士)
居宅療養管理指導(薬剤師)
相澤東病院新聞 バックナンバー
「相澤東病院新聞」は、2017年4月より発行をスタートしました。
2026年
2025年
- 相澤東病院新聞 第27号(2025年12月25日発行)
- 相澤東病院新聞 第26号(2025年9月25日発行)
- 相澤東病院新聞 第25号(2025年6月25日発行)
- 相澤東病院新聞 第24号(2025年3月25日発行)
2024年
- 相澤東病院新聞 第23号(2024年12月23日発行)
- 相澤東病院新聞 第22号(2024年9月20日発行)
- 相澤東病院新聞 第21号(2024年6月24日発行)
- 相澤東病院新聞 第20号(2024年3月22日発行)
2023年
- 相澤東病院新聞 第19号(2023年12月15日発行)
- 相澤東病院新聞 第18号(2023年8月23日発行)
- 相澤東病院新聞 第17号(2023年6月28日発行)
- 相澤東病院新聞 第16号(2023年3月17日発行)
2022年
2021年
2020年
2019年
2018年
- 相澤東病院新聞 第7号(2018年10月31日発行)
- 相澤東病院新聞 第6号(2018年7月24日発行)
- 相澤東病院新聞 第5号(2018年4月25日発行)
- 相澤東病院新聞 第4号(2018年1月18日発行)
2017年
施設紹介
-
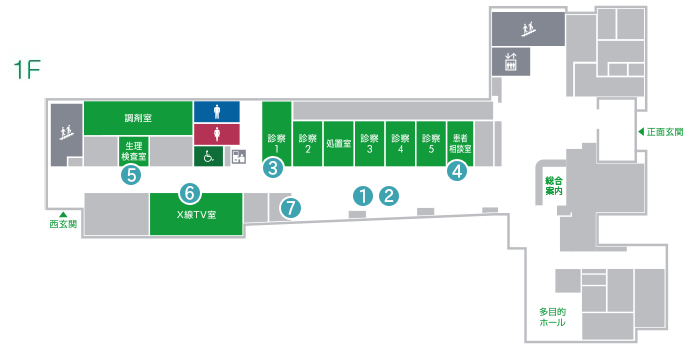
 1F外来
1F外来 -
 1F待合
1F待合 -
 診察室
診察室 -
 患者相談室
患者相談室 -
 生理検査室
生理検査室 -
 X線TV室
X線TV室 -
 1F血圧コーナー
1F血圧コーナー -
 2Fスタッフステーション
2Fスタッフステーション -
 2Fさくらラウンジ
2Fさくらラウンジ -
 2Fリハビリテーションルーム
2Fリハビリテーションルーム -
 研修室
研修室 -
 3Fスタッフステーション
3Fスタッフステーション -
 3Fすみれラウンジ
3Fすみれラウンジ -
 3Fリハビリテーション
3Fリハビリテーション -
 病室(特別室)
病室(特別室) -
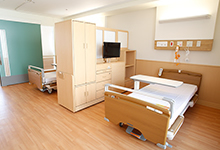 病室(2床室)
病室(2床室) -
 病室(4床室)
病室(4床室)
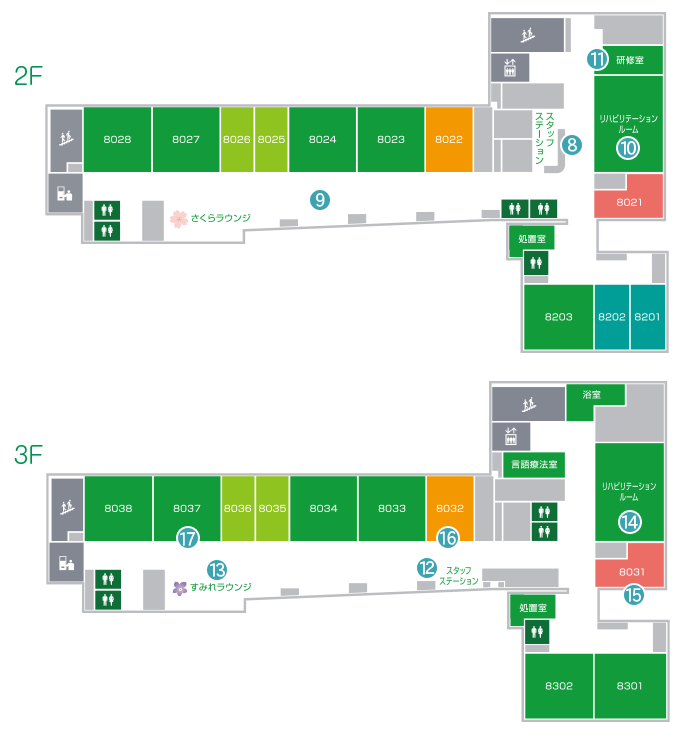
特別療養環境室
| 部屋タイプ | 部屋番号 | 室料 |
|---|---|---|
| 特別室 | 8021・8031 | 11,000円/日 |
| 個室 | 8201・8202 | 8,800円/日 |
| 個室 | 8025・8026 8035・8036 |
6,600円/日 |
| 2床室 | 8022・8032 | 1,100円/日 |
-
病院内の撮影・録音禁止のお願い当院では、患者さんや関係者及び職員の個人情報とプライバシー保護のため、病院内での写真・動画撮影や録音を原則禁止しています。また、ブログやSNS等への投稿も固くお断りしています。
ご理解、ご協力の程、よろしくお願いいたします。
リハビリテーション
アクセス
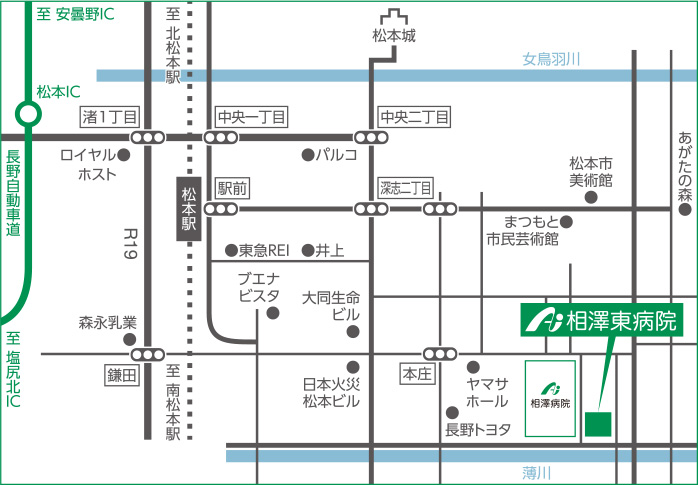
相澤東病院所在地
〒390-8514 長野県松本市本庄2-11-16
TEL 0263-33-2500 FAX 0263-37-5051
アクセス方法
●JR松本駅から
タウンスニーカー南コースで/17分
タクシー/5分
徒歩/20分
●お車でお越しの場合
松本ICより/約20分
お問い合わせ
〒390-8514 長野県松本市本庄2-11-16